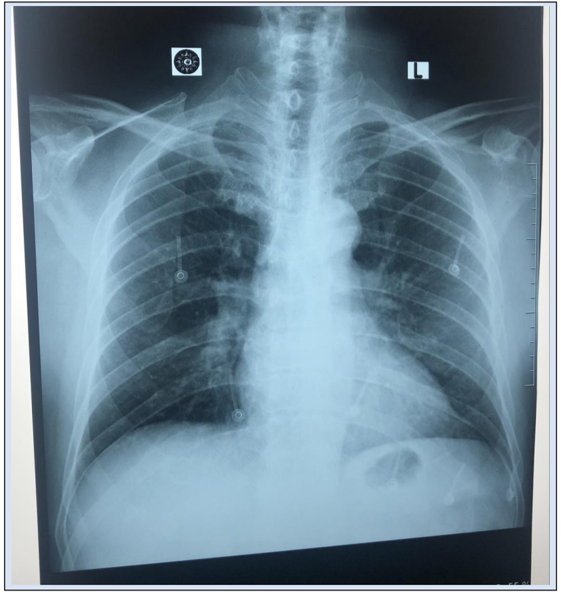
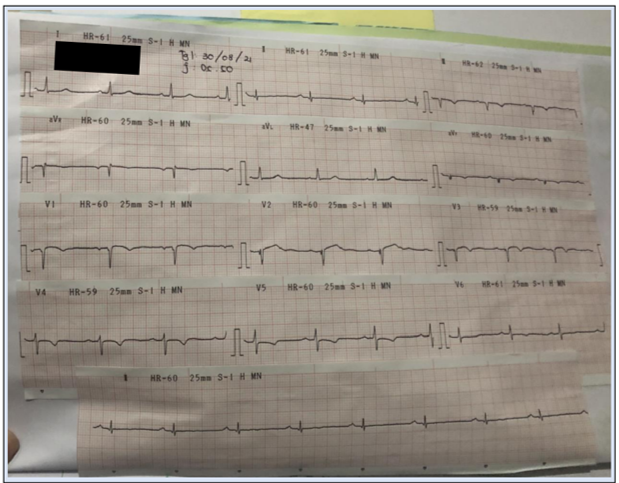
Blok 17 - Sistem Kardiovaskular, Respirasi dan Hematologi
Assalamualaikum, Wr.Wb.
Selamat datang Mahasiswa Baru Program Studi Kedokteran FKIK UMY Angkatan 2020! Selamat datang di Blok tujuh belas yaitu Blok 17 tahun ajaran 2020/2021. Pada blok tujuh belas ini akan di pelajari mengenai Kardiovaskular dan Repirasi. Seluruh pembelajaran kita dilakukan dengan proses Hybrid Learning atau Blended Learning antara online dan offline. Yaitu pembelajaran dengan tatap muka serta bersamaan dengan kuliah jarak jauh yang menghubungkan dosen dengan mahasiswa melalui jaringan internet. Proses kuliah ini membutuhkan beberapa persyaratan yang harus dipenuhi:
1. Materi kuliah yang dapat diakses dalam bentuk: PDF, powerpoint, word, video, atau html, atau sumber pengetahuan yang lain.
2. Presensi mahasiswa melalui penugasan, bisa berupa MCQ, pertanyaan Benar/Salah, jawaban pendek, esai, dll. Mahasiswa yang tidak memenuhi penugasan kuliah ini dianggap tidak hadir. Presensi ini ikut diperhitungkan dalam persentase kehadiran kuliah minimal 75% kehadiran sebagai syarat diperbolehkannya mengikuti ujian MCQ Blok.
3. Penilaian/koreksi penugasan sebagai bukti kehadiran dosen selain aktif dalam forum diskusi.
4. Mahasiswa wajib membuat pernyataan tentang Pakta Integritas.
Berperan aktiflah dalam proses belajar mengajar, karena untuk jadi dokter yang baik dan sukses selain knowlegde juga sangat diperlukan attitude yang baik salah satunya JUJUR. Sampaikan keluhan, masukan dan kritik yang membangun pada PJ Blok maupun Wakil PJ Blok (kontak ada di pengantar Blok) untuk kebaikan pelaksanaan Blok 17 ini. Enjoy Blok 17!
PJ BLok 17
dr. Gagah Buana Putra, Sp.JP
Wakil PJ Blok 17
Dr. dr. Muhammad Jenie, M.Med.,Sc
Deskripsi
Capaian Pembelajaran Lulusan
|
SOFTSKILLS |
|
|
SIKAP |
Bertakwa kepada Tuhan Yang Maha Esa dan mampu menunjukkan sikap religius (S1) |
|
Menjunjung tinggi nilai kemanusiaan dalam menjalankan tugas berdasarkan agama,moral, dan etika (S 2) |
|
|
Menunjukkan sikap bertanggungjawab atas pekerjaan di bidang keahliannya secara mandiri (S 9) |
|
|
Menginternalisasi kandungan Al-Qur'an dalam IPTEK Kedokteran (S11) |
|
|
Mampu menunjukkan karakter dokter muslim dengan ciri dan karakter berikut : 1) Berlandaskan pemahaman aqidah Islamiyah, ahlaq dan ushul fiqih. 2) Berwawasan Muhammadiyah. 3) Hidup bernegara dan bermasyarakat dalam dan dengan budaya Indonesia. (S12)
|
|
|
HARD SKILLS |
|
|
KETRAMPILAN UMUM |
Mampu menerapkan pemikiran logis, kritis, sistematis, dan inovatif dalam konteks pengembangan atau implementasi ilmu pengetahuan dan teknologi yang memperhatikan dan menerapkan nilai humaniora yang sesuai dengan bidang keahliannya (KU1) |
|
Mampu menunjukkan kinerja mandiri, bermutu, dan terukur (KU2) |
|
|
Mampu mengambil keputusan secara tepat dalam konteks penyelesaian masalah di bidang keahliannya, berdasarkan hasil analisis informasi dan data (KU5) |
|
|
Mampu mempresentasikan informasi ilmiah secara efektif. Mampu memanfaatkan keterampilan pengelolaan informasi untuk diseminasi informasi dalam bidang kesehatan (KU12) |
|
|
Mampu mengukur kinerja profesionalitas diri dan mengidentifikasi kebutuhan belajar untuk mengatasi kelemahan sehingga dapat memberikan pelayanan kesehatan yang bermutu demi keselamatan pasien (KU13) |
|
|
Mampu mengelola masalah kesehatan individu, keluarga maupun masyarakat secara komprehensif, holistik, terpadu dan berkesinambungan dalam konteks pelayanan kesehatan primer (KU14) |
|
|
Kemampuan belajar sepanjang hayat dengan mengikuti perkembangan ilmu pengetahuan dan teknologi yang berhubungan dengan kedokteran (KU16) |
|
|
Kemampuan sebagai fasilitator, motivator & mediator secara sistematik & efektif (KU18) |
|
|
Menggunakan alasan ilmiah dalam menentukan penatalaksanaan masalah kesehatan berdasarkan etiologi, patogenesis, dan patofisiologi (KU23) |
|
|
KETRAMPILAN KHUSUS |
Dokter memiliki wewenang dan tanggungjawab dalam melakukan prosedur diagnosis (KK4) |
|
Menerapkan ilmu Biomedik, ilmu Humaniora, ilmu Kedokteran Klinik, dan ilmu Kesehatan Masyarakat/Kedokteran Pencegahan/Kedokteran Komunitas yang terkini untuk mengelola masalah kesehatan secara holistik dan komprehensif (KK19) |
|
|
PENGUASAAN PENGETAHUAN |
Mampu menerapkan ilmu Biomedik, ilmu Humaniora, ilmu Kedokteran Klinik, dan ilmu Kesehatan Masyarakat / Kedokteran Pencegahan / Kedokteran Komunitas yang terkini untuk mengelola masalah kesehatan secara holistik dan komprehensif (PP1) |
|
Mampu menguasai konsep teoritis ilmu-ilmu dasar yang menjadi landasan penguasaan ilmu kedokteran (PP2) |
|
|
Mampu mencari, menelusur kembali, menganalisis, mengevaluasi, mensintesis dan mendeminasikan informasi terkait ilmu kedokteran (PP4) |
|
|
Mampu melakukan prosedur klinis yang berkaitan dengan masalah kesehatan dengan menerapkan prinsip keselamatan pasien, keselamatan diri sendiri, dan keselamatan orang lain (PP5) |
|
|
Mampu menggali dan bertukar informasi secara verbal dan nonverbal dengan kolega dan profesi lain (PP11) |
|
|
Mampu mencapai, menelusuri kembali, menganalisis, mengevaluasi, mensintesis dan mendeminasikan informasi terkait masalah-masalah di bidang kedokteran (PP12) |
|
|
Mengelola masalah kesehatan individu, keluarga ataupun masyarakat secara komprehensif, holistic, berkesinambungan, koordinatif dan kolaborasi dalam konteks pelayanan kesehatan primer (PP14) |
|
|
Mampu menguasai konsep teoritis ilmu-ilmu dasar yang menjadi landasan penguasaan ilmu kedokteran (PP15) |
|
Referensi
Ganong, W.F. 2010.Review of Medical Physiology,Ganong’s 23 edition. New York: The McGraw-Hill Companies.Inc
Anderson, Paul D. 2008. Anatomi & Fisiologi Tubuh Manusia. Jakarta : EGC.
Snell RS. Clinical Anatomy for Medical Student. 6th ed. Sugiharto L, HartantoH, Listiawati E, Susilawati, Suyono J, Mahatmi T, dkk, penerjemah. AnatomiKlinik Untuk Mahasiswa Kedokteran. Edisi 6. Jakarta: EGC, 2006
Putz R, Pabst R. Sobotta:Atlas der Anatomie des Menschen. 22nd ed. SuyonoJ, Sugiharto L, Novrianti A, Liena, penerjemah. Sobotta:Atlas AnatomiManusia. Edisi 22. Jilid 1. Jakarta: EGC, 2007
Sherwood, Lauralee. 2001. Fisiologi Manusia. Jakarta : Buku kedokteran EGC.
Bloom William , Don W . Fawcett. 2002. Buku ajar histologi . Edisi 12. Terjemahan Jan Tambayong. Jakarta : EGC
Junqueira LC, Carneiro J. 2007. Histologi Dasar Teks & Atlas. 10th ed . Jakarta: EGC.
Guyton, Arthur C, Hall, John E. 2008. Buku Ajar Fisiologi Kedoteran Edisi 11. Jakarta : EGC
Tipton, CM, 2003, Exercise Physiology People and Ideas, Oxpord University Press
Dawn M., Allan M., Collen S, 2000, Biokimia Kedokteran Dasar, Sebuah Pendekatan Klinis
Armstrong F.B., 1995,Buku Ajar Biokimia.Edisi ketiga, Alih Bahasa : Maulany RF, EGC, Jakarta
Robert KM, Daryl KG, Victor WR. Biokimia Harper. Jakarta : Penerbit Buku Kedokteran EGC. 2009
Prasyarat Penilaian
Penilaian dilakukan secara formatif dan sumatif. Penilaian formatif dilakukan dengan menilai aktivitas harian mahasiswa dengan menggunakan check list, laporan tertulis, kuis dan lain sebagainya. Penilaian sumatif dilakukan dengan ujian CBT. Nilai akhir blok akan ditentukan dengan komposisi :
- 60% dari MCQ CBT (50% evaluasi belajar 1 dan 50% evaluasi belajar 2)
- Evaluasi belajar 1 adalah penilaian hasil belajar mahasiswa pada tengah blok
- Evaluasi belajar 2 adalah penilaian hasil belajar pada akhir blok
- 30% dari tutorial (15% nilai minikuis & 15% nilai aktifitas harian)
- 10% dari praktikum (40 % nilai harian, 60 % nilai responsi)
Mahasiswa dikatakan LULUS BLOK apabila telah memenuhi kriteria nilai minimal untuk MCQ adalah 60 dan nilai akhir adalah 60.